Kreisklinik Trostberg, Allgemein- und Vizeralchirurgie
Erkrankungen der Schilddrüse
Schilddrüsenzentrum

Wir sind Mitglied im Deutschen Schilddrüsenzentrum
Schilddrüsenerkrankungen können in jedem Lebensalter auftreten. Beinahe jeder dritte Erwachsene in Deutschland hat mindestens eine krankhafte Schilddrüsenveränderung. Die Häufigkeit steigt mit zunehmendem Alter.
Grundsätzlich wird zwischen Fehlfunktionen (Über- und Unterfunktion) und Veränderungen in Größe und Beschaffenheit (Vergrößerungen, Knoten, Tumore) der Schilddrüse unterschieden. Häufig bestehen Überschneidungen und Mischformen. Dabei sagt eine strukturelle Veränderung allerdings noch nichts über die Funktion des Organs aus und umgekehrt.
Wir haben die wichtigsten Erkrankungen im Zusammenhang mit einer Schilddrüsenoperation zusammengestellt.
Schilddrüsenvergrößerung (Struma)
Eine krankhaft vergrößerte Schilddrüse wird als Struma bezeichnet. Der Begriff kommt aus dem Lateinischen und bedeutet Drüsenschwellung oder Geschwulst. Im Volksmund wird eine Struma auch Kropf genannt. Strumen sind außerordentlich häufig.
Je nachdem wie stark die Schilddrüse vergrößert ist, unterscheidet man drei Struma-Grade nach WHO (Weltgesundheitsorganisation): Von Grad 0, wenn sich die Schilddrüsenvergrößerung nur im Ultraschall feststellen lässt, bis Grad III, wenn die Struma sehr groß und bereits äußerlich sichtbar ist.
Bei einer Ausbreitung nach innen kann man von außen nichts erkennen. Durch das Größenwachstum entstehen jedoch lokale Beschwerden und Missempfindungen. Wenn die Schilddrüse auf die Luft- oder Speiseröhre drückt, können zusätzlich Atem- und Schluckprobleme auftreten. Manchmal wächst die Schilddrüse auch hinter dem Brustbein bis in den Brustkorb hinein (retrosternale Struma). Dadurch können Beschwerden von Seiten des Herz-Kreislauf-Systems oder der Lunge ausgelöst werden.
Schilddrüsenknoten
Im Gegensatz zur diffusen Schilddrüsenvergrößerung, bei der sich alle Zellen der Schilddrüse gleichmäßig vergrößern, handelt es sich bei Schilddrüsenknoten (Struma nodosa) um ein oder mehrere krankhafte Areale, die sich vom normalen Schilddrüsengewebe abgrenzen.
Hierbei kann es sich im Einzelnen um sehr unterschiedliche Veränderungen handeln. Bei der Struma nodosa werden z.B. unterschieden:
- Adenom (Drüsenwucherung, gutartig)
- Zyste (flüssigkeitsgefüllter Hohlraum, gutartig)
- Vernarbung, Verkalkung (gutartig)
- Struma maligna (Schilddrüsenkrebs, bösartig)
Manchmal gibt es nur einen Knoten (Struma uninodosa). Häufig sind jedoch gleich mehrere verschiedene Knoten nebeneinander zu finden. Und nicht selten besteht auch die gesamte Schilddrüse nur noch aus Knoten (Struma multinodosa).
Schilddrüsenknoten wachsen in aller Regel langsam. Kleine Knoten bemerkt der Patient selbst oft nicht einmal. Bei größeren Knotenbildungen stellen sich ähnliche Beschwerden wie bei der Struma ein.
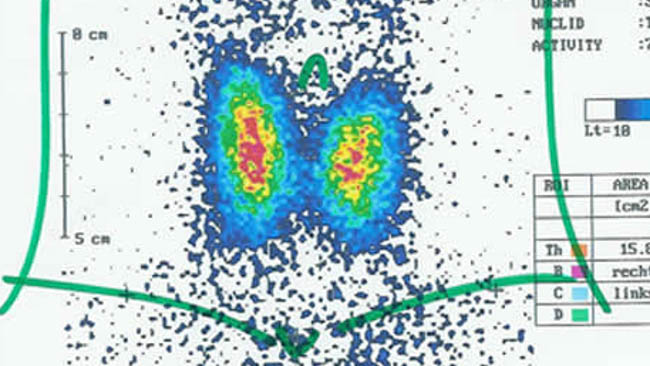
Je nachdem, ob und wie viel Jod ein solcher Knoten bei einer Szintigrafie aufnimmt, bezeichnet man ihn als „heiß“, „warm“ oder „kalt“. Warme Knoten sind aktiver als normales Schilddrüsengewebe und produzieren demnach auch mehr Hormone. Kalte Knoten hingegen speichern weniger Jod und können ein Hinweis auf Schilddrüsenkrebs sein. Allerdings ist nur ein sehr kleiner Teil der kalten Knoten wirklich bösartig.
Schilddrüsenunterfunktion (Hypothyreose)
Die Schilddrüsenunterfunktion (Hypothyreose) hat verschiedene Ursachen. In den allermeisten Fällen liegen die Gründe für die Unterfunktion der Schilddrüse im Organ selbst: Sie kann bei Geburt zum Beispiel komplett fehlen oder zu klein für die Versorgung des Körpers mit den lebenswichtigen Schilddrüsenhormonen sein. Deutlich häufiger wird die Schilddrüsenunterfunktion jedoch im Lauf des Lebens erworben.
Dies kann durch Verlust oder eine Zerstörung von ursprünglich funktionsfähigem Schilddrüsengewebe geschehen. Am häufigsten ist sie Folge einer Hashimoto-Thyreoiditis, einer chronischen Schilddrüsenentzündung.
Im Erwachsenenalter entwickelt sich eine Schilddrüsenunterfunktion meist schleichend, anfangs treten keine oder kaum Beschwerden auf. Symptome machen sich in der Regel erst bei einer stärkeren Unterfunktion bemerkbar. Die Beschwerden müssen nicht alle auftreten und können auch unterschiedlich stark ausgeprägt sein.
Für eine Hypothyreose typische Anzeichen sind:
- Extreme Müdigkeit, übermäßig schnelle Erschöpfung
- Depressive Verstimmung
- Konzentrationsstörungen
- Antriebsmangel
- Kopfschmerzen
- Desinteresse
- Kälteempfindlichkeit
- Appetitlosigkeit
- Verstopfung
- Erhöhte Infektanfälligkeit
- Kühle, trockene Haut
- Geschwollenes Gesicht, geschwollene Zunge und Augenpartien
- Stumpfe Haare, Haarausfall
- Gewichtszunahme
Die Behandlung der Hypothyreose besteht in der Gabe von künstlichem Schilddrüsenhormon in Tablettenform. Bei richtiger Dosierung ist die Behandlung in der Regel frei von Nebenwirkungen.
Unter einer individuell eingestellten Hormongabe normalisieren sich die zuvor bestehenden Beschwerden und die körperlichen und psychischen Veränderungen meist rasch und es ist mit einem unkomplizierten Verlauf zu rechnen: Leistungsfähigkeit oder Lebensdauer sind in keiner Weise eingeschränkt.
Schilddrüsenüberfunktion (Hyperthyreose)
Bei der Schilddrüsenüberfunktion (Hyperthyreose) kommt es zu einer Überproduktion von Schilddrüsenhormonen.
Typische Anzeichen einer Hyperthyreose sind:
- Herzrhythmusstörungen
- Hoher Blutdruck
- Nervosität
- Innere Unruhe
- Schlafstörungen
- Gewichtsverlust
- Durchfall
- Vermehrtes Schwitzen
- Zyklusstörungen bei der Frau
- Haarausfall
- Stimmungsschwankungen bis hin zur Aggressivität
- Erschöpfung und Kraftlosigkeit
Im schlimmsten Fall kann der Patient in ein Koma fallen und an den Folgen sterben. Die wichtigsten Ursachen einer Hyperthyreose sind die Schilddrüsenautonomie und die Basedowsche Erkrankung.
Bei einer Schilddrüsenautonomie werden unabhängig von den Steuerungsmechanismen der Hirnanhangdrüse zu viele Schilddrüsenhormone produziert. Das kann in einem oder mehreren größeren Knoten (Adenome) oder aber diffus in der gesamten Schilddrüse geschehen (disseminierte Autonomie). Eine einmal bestehende Autonomie heilt in der Regel nicht spontan aus. Daher ist meist eine definitive Behandlung durch eine Operation oder eine Radiojodtherapie empfehlenswert.
Morbus Basedow
Bei der Autoimmunerkrankung Typ Morbus Basedow bildet der Körper Abwehrstoffe (Antikörper) gegen Teile der Schilddrüse. Diese regen die Schilddrüse zur vermehrten Hormonproduktion an, wodurch es in der Folge zu einer Schilddrüsenüberfunktion kommt. Die Erkrankung betrifft die gesamte Schilddrüse und nicht nur bestimmte Areale.
Außerdem kann die Basedowsche Erkrankung auch andere Organe befallen. Besonders gefürchtet ist die Mitbeteiligung der Augen (endokrine Orbitopathie). Etwa 60 Prozent der Patienten sind betroffen. Daher sind Kontrollen durch einen Augenarzt ratsam. Bei der endokrinen Orbitopathie kommt es zu Schwellungen und Gewebevermehrungen um die Augen und in den Augenmuskeln. Das kann vielfältige Auswirkungen auf die Augenfunktion und Sehkraft haben. Charakteristisch ist das Auftreten von so genannten „Glupsch- oder Glotzaugen“ (Exophtalmus).
Eine ursächliche Behandlung des Morbus Basedow gibt es bisher nicht. Zunächst wird die Überproduktion der Schilddrüsenhormone behandelt. Der Patient bekommt Medikamente, die die Bildung der Schilddrüsenhormone bremsen, sogenannte „Thyreostatika“. Es ist bekannt, dass sich die Überfunktion bei etwa 40 Prozent der Patienten im Verlauf von 12 bis 18 Monaten von selbst wieder bessern kann und die Patienten dann keine weiteren Thyreostatika mehr einnehmen müssen. Umgekehrt kommt es bei etwa 60 Prozent der Patienten nach Absetzen der Thyreostatika zu einer erneuten oder bleibenden Hyperthyreose. Spätestens dann ist eine definitive Therapie durch eine Radiojodtherapie oder eine Operation angezeigt.
Da die Behandlung mit Thyreostatika nicht frei von im Einzelfall schwerwiegenden Nebenwirkungen ist und viele Patienten im Verlauf doch definitiv behandelt werden müssen, wird zum Beispiel von Schilddrüsenexperten in Nordamerika und weiten Teilen Asiens generell eine möglichst frühzeitige Therapie zur Beseitigung der Schilddrüse befürwortet. Dadurch wird die Behandlungszeit in jedem Fall erheblich verkürzt. In Deutschland wird häufig zunächst ein Behandlungsversuch mit Thyreostatika über einen Zeitraum von etwa 12 Monaten versucht.
Das im Einzelfall beste Vorgehen und die Entscheidung für eine frühe oder spätere Radiojodtherapie oder Operation hängt natürlich ganz wesentlich von der konkreten Befundkonstellation und den Wünschen des Patienten ab. So ist zum Beispiel bei großen Schilddrüsen, sehr hohen Entzündungswerten und bei zusätzlichen Knoten eine frühzeitige operative Therapie empfehlenswert.
Das gilt prinzipiell auch bei einer begleitenden Orbitopathie, da sich die Operation günstiger auf den weiteren Verlauf auswirkt und sich eine Orbitopathie unter einer Radiojodtherapie verschlechtern kann. Da sich zum Beispiel auch Rauchen sehr ungünstig auf den Verlauf bei Morbus Basedow auswirkt, ist bei starken Rauchern eine spontane Erholung sehr unwahrscheinlich. Dann sollte besser eine frühe ablative Therapie erfolgen.
Schilddrüsenentzündung (Thyreoiditis)
Unter einer Thyreoiditis versteht man eine Entzündung der Schilddrüse. Sie macht etwa ein bis drei Prozent aller Schilddrüsenerkrankungen aus.
Es gibt verschiedene Formen, die wiederum auf unterschiedliche Ursachen zurückzuführen sind und ein jeweils eigenständiges Krankheitsbild darstellen. Neben akut auftretenden Entzündungen gibt es langsam verlaufende sowie chronische Entzündungen. Eine Schilddrüsenentzündung kann sich auf ein bestimmtes Areal beschränken oder diffus im Schilddrüsengewebe verteilt auftreten.
Am häufigsten sind Entzündungen im Rahmen von so genannten Autoimmunerkrankungen. Dabei bildet der Körper aus bisher nicht geklärter Ursache Abwehrstoffe – Antikörper – gegen seine eigene Schilddrüse. Dadurch kommt es zu einer chronischen Entzündung der Schilddrüse.
Autoimmunthyreoiditis Typ Hashimoto
Ursachen:
Die Hashimoto-Thyreoiditis ist mit zirka 80 Prozent die häufigste Form der Schilddrüsenentzündung. Frauen sind etwa neunmal häufiger betroffen als Männer. Die genauen Ursachen sind nicht bekannt. Möglicherweise spielt eine zu hohe Jodzufuhr eine Rolle. Manchmal leiden Patienten gleichzeitig unter mehreren Autoimmunerkrankungen. Auch familiäre Häufungen werden beobachtet. Die chronische Entzündung führt auf Dauer in der Regel zu einer Zerstörung der Schilddrüse.
Beschwerden:
Schmerzen oder Missempfindungen am Hals sind die Ausnahme oder sind so leicht, dass man ihnen keine Bedeutung beimisst. Gelegentlich ist der Zerstörungsvorgang in der Schilddrüse so heftig, dass die Patienten unter lokalen Schmerzen am Hals leiden. Häufig macht sich die Hashimoto-Thyreoiditis erst durch die Folgen des Funktionsausfalls bemerkbar.
Diagnose:
Bei den meisten Patienten entwickelt sich durch die schleichende Entzündung früher oder später eine Schilddrüsenunterfunktion (Hypothyreose) mit den charakteristischen Symptomen. Allerdings gibt es auch akute Entzündungsphasen, die mit einer zeitweisen Überfunktion (Hyperthyreose) einhergehen.
Durch die Bestimmung der Schilddrüsenhormone kann sich ein erster Hinweis auf eine Funktionsstörung der Schilddrüse ergeben. Bei der Ultraschalluntersuchung lässt sich häufig ein typisches Bild mit verminderter Echostruktur und gesteigerter Durchblutung feststellen. Je nach Erkrankungsstadium kann die Schilddrüse vergrößert, verkleinert oder sogar kaum noch erkennbar sein.
Die szintigraphische Untersuchung der Schilddrüse ergibt am Anfang oft einen unauffälligen Befund. Später verringert sich die Kontrastmittelaufnahme als Ausdruck der Funktionseinbuße.
Der Schlüssel für die Diagnosefindung und vor allem für die Abgrenzung zu anderen Autoimmunerkrankungen ist die Bestimmung verschiedener Antikörper-Werte im Blut. Charakteristisch, jedoch noch nicht beweisend ist der Nachweis und die Erhöhung des Wertes der Schilddrüsenperoxidase (TPO). Eine Erhöhung der TPO-Titer findet sich allerdings auch bei einem Teil der Patienten mit einem Morbus Basedow, mit einer normalen Struma, bei Patienten mit anderen Autoimmunerkrankungen und teilweise auch bei Gesunden.
Therapie:
Eine ursächliche Therapie gibt es bislang nicht. In akuten Entzündungsphasen mit lokalen Beschwerden ist manchmal eine entzündungshemmende medikamentöse Therapie erforderlich. Die Organzerstörung durch die Autoimmunabwehr kann nicht mehr rückgängig gemacht werden. Die sich ausbildende Funktionseinschränkung der Schilddrüse wird mit der Gabe von Schilddrüsenhormon (L-Thyroxin) in Tablettenform behandelt. Damit kann man die Hypothyreose und ihre Folgen komplett verhindern.
Da eine vermehrte Jodzufuhr eine Rolle bei der Entstehung einer Hashimoto-Thyreoiditis spielen kann und möglicherweise auch schlecht für den weiteren Verlauf ist, sollte Jod bei einer Hashimoto-Thyreoiditis auf keinen Fall in Tablettenform eingenommen und auch bei der Nahrungsaufnahme eher gemieden werden.
Subakute Thyreoiditis (Thyreoiditis de Quervain)
Ursache:
Bei der Thyreoiditis de Quervain handelt es sich um eine durch Viren ausgelöste Form der Schilddrüsenentzündung. Der Begriff „subakut“ beschreibt den etwas langsameren Beginn und Verlauf im Vergleich zu der oben genannten akuten Entzündung. Bei dieser Erkrankung gibt es sehr unterschiedliche Verläufe.
Beschwerden:
Manche Patienten verspüren nur leichte oder keine Beschwerden. Andere klagen über ein allgemeines Krankheitsgefühl, hohes Fieber, Schüttelfrost und lokalen Schmerz. Recht typisch ist der Druckschmerz in der Schilddrüsenregion und die Ausstrahlung in den Kiefer und die Ohren. Die Patienten berichten öfter über vorausgegangene Erkältungen und grippale Infekte.
Diagnose:
Die Angaben und Beschwerden des Patienten ergeben bereits wichtige Hinweise und den Verdacht auf eine Schilddrüsenentzündung. Nach der körperlichen Untersuchung wird eine Blutprobe entnommen. Es wird nach allgemeinen Entzündungszeichen gesucht. Typisch ist eine deutliche Beschleunigung der Blutsenkung. Manchmal sind die Schilddrüsenhormonwerte zu Krankheitsbeginn auch erhöht, vorübergehend treten Anzeichen einer Schilddrüsenüberfunktion auf.
Die Bestimmung der Schilddrüsenantikörper ergibt kein charakteristisches Bild und ist somit nicht richtungsweisend. Eine wichtige Rolle spielt dagegen die Ultraschalluntersuchung der Schilddrüse. Dabei findet man unscharf begrenzte, echoarme Bereiche in einem oder beiden Lappen. Im zeitlichen Verlauf über Wochen und Monate kann sich das sonografische Bild deutlich ändern.
Neben der sonographischen Untersuchung hat die Szintigraphie der Schilddrüse eine wichtige Bedeutung. Sie zeigt in den betroffenen Anteilen oder im ganzen Organ eine verminderte Aufnahme von Technetium (Kontrastmittel). In unklaren Fällen kann eine Feinnadelpunktion der betroffenen Schilddrüsenareale zur Klärung der Diagnose führen.
Therapie:
Eine ursächliche Behandlung der Erkrankung gibt es nicht. Meistens ist es ausreichend, die lokalen Schmerzen und das allgemeine Krankheitsgefühl zu behandeln. Nur bei sehr schweren Verläufen wird es nötig, Cortison zur Entzündungsbekämpfung einzusetzen. Während es langsam zu einer Rückbildung der lokalen Beschwerden und des Krankheitsgefühls kommt, normalisieren sich parallel die Blutveränderungen, der sonographische Befund und das Szintigramm. Die Erkrankung heilt in der Mehrzahl der Fälle ohne Spätfolgen und bleibende Schäden aus.
Akute Thyreoiditis
Es handelt sich um eine eitrige Entzündung der Schilddrüse, die durch Bakterien verursacht wird. Diese gelangen meistens über die Blutbahn in die Schilddrüse und lösen dort eine schwere lokale Reaktion mit Schmerzen, Druckempfindlichkeit, Rötung und Schwellung aus. Dazu kommen allgemeine Beschwerden wie Fieber, Schweißausbrüche, Herzrasen und ein allgemeines Krankheitsgefühl. Diese Entzündung ist sehr selten. Die Behandlung besteht im Wesentlichen in einer gezielten Antibiotikagabe mit oder ohne Operation.
Weitere Formen
Es gibt noch weitere Entzündungsformen wie z.B. die postpartale Thyreoiditis (subakute lymphozytäre Thyreoiditis der Mutter nach der Geburt eines Kindes), die Thyreoiditis nach Radiojod- oder Strahlentherapie, als Begleiterscheinungen bei anderen Erkrankungen oder nach Gabe bestimmter Medikamente. Die meisten dieser Entzündungen werden primär symptomatisch, d.h. beschwerdelindernd behandelt und haben meist eine gute Prognose.
Schilddrüsenkrebs
Während Schilddrüsenknoten eine Volkskrankheit sind, ist Schilddrüsenkrebs vergleichsweise selten. Deutlich weniger als ein Prozent aller Schilddrüsenknoten sind bösartig.
Je früher ein Krebs festgestellt und operiert wird, umso besser sind die Heilungschancen. Meist verursacht Schilddrüsenkrebs in sehr frühen Stadien jedoch keine Probleme oder Schmerzen. Erst wenn der Tumor größer ist, erzeugt er Beschwerden, die den Betroffenen darauf aufmerksam machen und Anlass zu weiteren Untersuchungen sind. Auch ein rasches Wachstum eines Knotens deutet oft auf eine bösartige Veränderung hin.
Daher ist das rechtzeitige Herausfiltern krebsverdächtiger Knoten aus der großen Masse der vielen harmlosen Schilddrüsenknoten eine große Herausforderung an die Schilddrüsendiagnostik. Ein erfahrener Arzt kann aus den Befunden von Ultraschalluntersuchung, Szintigrafie und Blutuntersuchung bereits ein relatives Bösartigkeitsrisiko ableiten.
Von der Gewebeart her lassen sich verschiedene Formen von Schilddrüsenkrebs unterscheiden. Am häufigsten sind diese vier Typen vertreten:
Papilläres Karzinom:
Der mit Abstand häufigste Schilddrüsenkrebs ist das papilläre Karzinom. Es gehört zu den differenzierten Schilddrüsenkrebsen. Das bedeutet, dass diese Krebse noch eine gewisse „Verwandtschaft“ mit normalen Schilddrüsenzellen haben und Jod aufnehmen. Daher wird die Operation in der Regel mit einer zusätzlichen Radiojodtherapie verbunden. Papilläre Krebse können gleichzeitig an mehreren Stellen in der Schilddrüse auftreten (multifokales Wachstum) und neigen zu Absiedelungen in die umgebenden Lymphdrüsen (Lymphknotenmetastasen).
Follikuläres Karzinom:
Das follikuläre Karzinom ist der zweithäufigste Schilddrüsenkrebs. Es gehört ebenfalls in die Gruppe der differenzierten Schilddrüsenkrebse. Follikuläre Karzinome neigen eher zu Fern- als zu lokalen Lymphknotenmetastasen. Dieser Krebstyp kann Jod speichern und wird meist durch eine zusätzliche Radiojodtherapie behandelt.
Medulläres Karzinom:
Das medulläre Karzinom geht nicht von den eigentlichen Schilddrüsenzellen, sondern von den Calcitonin produzierenden Zellen aus. Das Hormon kann als Tumormarker im Blut festgestellt werden. Eine Radiojodtherapie ist in diesem Fall wirkungslos.
Bei etwa 15 Prozent dieser Krebse liegt eine vererbte Form vor. Daher sollte bei Patienten mit einem medullären Karzinom eine genetische Beratung und Untersuchung der Familienangehörigen erfolgen. Das Karzinom neigt zu frühzeitigen Absiedelungen in die Lymphknoten.
Undifferenziertes Karzinom:
Bei undifferenzierten Karzinomen handelt es sich um eine Gruppe von Krebsen, die keinerlei Gemeinsamkeiten mit normalen Schilddrüsenzellen haben. Radiojod ist wirkungslos. Diese Tumorart schreitet häufig schnell fort und die Prognose ist nicht ganz so günstig.
Andere Krebsarten oder Metastasen anderer Tumore kommen vor, sind aber sehr selten.
Erkrankungen der Nebenschilddrüse
Überfunktion der Nebenschilddrüsen
Es gibt verschiedene Erkrankungen der Nebenschilddrüsen. Ein chirurgischer Eingriff wird am häufigsten wegen einer Nebenschilddrüsenüberfunktion (Hyperparathyreoidismus) durchgeführt.
Beim Hyperparathyreoidismus (HPT) ist der Parathormonspiegel und in der Regel auch der Kalziumspiegel im Blut erhöht. In diesem Fall kommt es zu einem vermehrten Abbau von Kalk aus den Knochen und zur unerwünschten Einlagerung von Kalk in anderen Geweben.
Unbehandelt führt die Erkrankung auf Dauer zu:
- Deformierungen und Brüchen von Knochen
- Schmerzhaften Kalkablagerungen in Muskeln und Gelenken
- Einer vermehrten Bildung von Nieren- und Gallensteinen
- Magen-Darm-Beschwerden
- Seelischen Veränderungen
- Verminderter körperlicher und seelischer Leistungsfähigkeit
Es werden verschiedene Formen des Hyperparathyreoidismus unterschieden:
Primärer Hyperparathyreoidismus (pHPT):
Beim primären Hyperparathyreoidismus (pHPT) liegt die Ursache der Parathormonüberproduktion ausschließlich in den Nebenschilddrüsen selbst. Es handelt sich entweder um einen hormonproduzierenden (gutartigen) Tumor (Adenom) oder um eine funktionelle Überproduktion (Hyperplasie). Nebenschilddrüsenkrebse sind extrem selten.
Sekundärer Hyperparathyreoidismus (sHPT):
Beim sekundären Hyperparathyreoidismus (sHPT) liegt die Ursache der Parathormonüberproduktion primär in einer Erkrankung anderer Organe begründet. Am häufigsten liegt eine Nierenerkrankung vor. Hierdurch kann es zu einem Verlust an Phosphat und zu einer verminderten Vitamin-D-Produktion kommen. Über verschiedene Mechanismen versucht der Körper, diese Missstände auszugleichen. Unter anderem auch durch eine vermehrte Parathormonproduktion. In der Regel produzieren dann alle Nebenschilddrüsen zu viel Parathormon und vergrößern sich (Hyperplasie).
Tertiärer Hyperparathyreoidismus (tHPT):
Vom tertiären Hyperparathyreoidismus (tHPT) sprechen wir, wenn es beim sekundären Hyperparathyreoidismus zusätzlich zu einem hormonproduzierenden Adenom kommt. Es handelt sich hierbei um eine Kombination von primärer und sekundärer Form.
Unterfunktion der Nebenschilddrüsen
Die mit Abstand häufigste und wichtigste Ursache für eine Nebenschilddrüsenunterfunktion (Hypoparathyreoidismus) ist die Schädigung der Nebenschilddrüsen durch einen operativen Eingriff in dieser Region, z.B. bei einer Schilddrüsenoperation.
Die Unterfunktion wird zunächst durch die medikamentöse Gabe von Calcium- und Vitamin-D-Präparaten behandelt. Besteht noch eine Restproduktion von körpereigenem Parathormon, wird versucht, die Calciumzufuhr schrittweise zu reduzieren, um so das verbliebene Nebenschilddrüsengewebe zu einer vermehrten Parathormonroduktion anzuregen.
Beim dauerhaften (persistierenden) Hypoparathyreoidismus ist in der Regel auch eine dauerhafte Cacium- und/oder Vitamin-Gabe erforderlich. Neuere Behandlungsansätze, wie z.B. die Gabe von künstlichem Parathormon oder die Transplantation von Zellkulturen aus Nebenschilddrüsengewebe, werden zur Zeit wissenschaftlich untersucht. Sie sind wegen vieler ungelöster Probleme und Nachteile derzeit jedoch noch nicht Standard.
| Kontakt | Sprechstunden | Stationen |
Allgemein- und Viszeralchirurgie
Sekretariat
T 0049 8621 87-5030
F 0049 8621 87-5039
Dienstag 13:00 bis 15:00 Uhr
Donnerstag 13:00 bis 15:00 Uhr
und nach telefonischer Anmeldung.
Station 2B
T 08621 87-2250
Folgen Sie uns in den sozialen Netzwerken